당뇨병과 당뇨병콩팥병
당뇨병
병인과 분류
당뇨병(Diabetes Mellitus, DM)은 흔히 ‘당뇨(Diabetes)’라고 불리며, 고혈당(hyperglycemia)을 특징으로 하는 대사 질환들로, 인슐린 분비에 문제가 있거나 인슐린이 제대로 작용하지 못하거나, 혹은 두 가지 모두에 문제가 있을 때 발생합니다(1-3). DM은 내분비계에서 가장 흔한 질환으로, 1형, 2형, 그리고 임신성 당뇨병으로 분류됩니다. 1형당뇨병은 이전에 소아당뇨 또는 인슐린 의존성 당뇨병으로 알려졌으며, 전체 당뇨 환자 중 5-10%를 차지합니다(1-3). 1형당뇨병에서는 자가면역 반응으로 췌장의 베타 세포가 파괴되어 심각한 인슐린 결핍 또는 인슐린의 생성하지 못합니다(1-3). 1형당뇨병 환자는 생존을 위해 외인성 인슐린 대체 요법 및/또는 췌장이나 췌장 섬유세포의 이식이 일반적으로 필요합니다. 1형당뇨병은 주로 소아와 젊은 성인에서 발생하지만, 모든 연령에서 발병할 수 있습니다. 2형당뇨병은 이전에 성인발병 또는 비인슐린 의존성 당뇨로 알려져 있으며, 당뇨 환자 중 90%~95%를 차지합니다(1-3). 2형당뇨병은 인슐린 저항성과 인슐린 수치 증가와 관련이 있습니다. 시간이 지남에 따라 췌장의 인슐린 분비가 점진으로 감소하는 경향이 종종 관찰되며, 이로 인해 후기 단계에서는 고인슐린혈증이 감소합니다(1-3). 2형 당뇨병의 관리는 생활 습관 변화와 약물 요법의 조합에 중점을 둡니다. 2형당뇨병의 위험 증가는 고령, 비만, 가족력, 신체 활동 부족, 특정 인종 및 기타 다양한 요인이 있습니다(1-3). 임신당뇨병은 임신 중에 생산되는 인슐린 저해 호르몬(insulin-interfering hormones)에 의해 발생하는 것으로 여겨집니다. 임신당뇨병은 일반적으로 출산 후에 사라지지만, 임신당뇨병 병력이 있는 여성은 5-10년 내에 2형당뇨병 발병 위험이 40%에서 60%에 이릅니다(1-3).
유병률:
2019년에는 전 세계적으로 4억 6,300만 명이 당뇨병을 앓고 있는 것으로 추정되었으며 2045년까지 유병률이 7억 명으로 증가할 것으로 예상됩니다(4). 마찬가지로 미국에서도 지난 30년 동안 당뇨병 유병률이 증가해왔습니다. 2018년 미국질병통제예방센터(CDC)의 ‘국가 당뇨병 통계 자료집’에 따르면 18세 이상 성인 3,410만 명, 즉 미국 성인의 13.0%가 당뇨병을 갖고 있었으며, 이 중 700만 명 이상(미국 전체 성인의 2.8%)이 당뇨병을 진단받지 않은 것으로 추정됩니다. 또한 2018년 약 8,800만 명이 공복 혈당 또는 HbA1c 수치를 기준으로 당뇨병 전 단계 상태인 것으로 추정됩니다(2). 1999-2016년 사이 총 당뇨병의 연령 표준화 유병률은 18세 이상 성인에서 유의하게 증가했습니다(그림 1). 2018년 18세 이상 미국 성인의 당뇨병 신규 발병 추정치는 150만 명으로 1,000명당 6.9명이었습니다. 18세에서 44세 사이의 성인과 비교했을 때, 진단받은 당뇨병 발병률은 45세에서 64세 사이의 성인과 65세 이상의 성인에서 더 높았습니다.
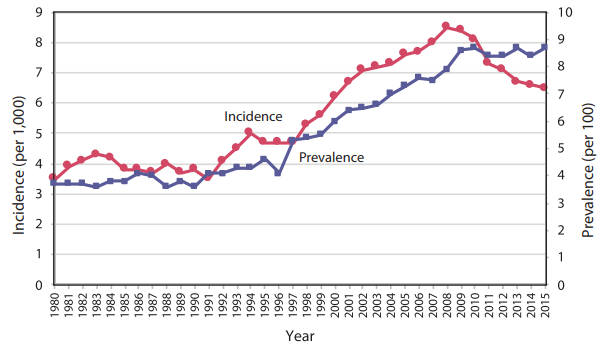
그림 1: 18세 이상 성인의 진단된 당뇨병 발병률 및 유병률 추이, 미국, 1980–2015년 (5). 참고: 진단된 당뇨병(Diagnosed diabetes)은 자가 보고를 기반으로 합니다. 진단되지 않은 당뇨병(Undiagnosed diabetes)은 당뇨병이 없다고 스스로 보고한 사람들의 공복 혈당 및 A1C 수치를 기반으로 합니다.
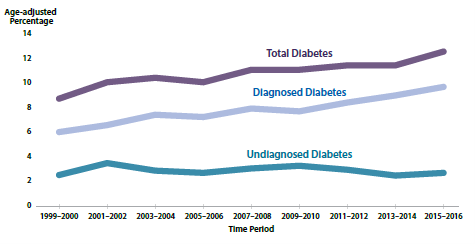
그림 2. 18세 이상 성인의 진단된 당뇨병, 진단되지 않은 당뇨병 및 총 당뇨병의 연령 표준화(age-adjusted) 유병률 추이, 미국, 1999–2016년(2).
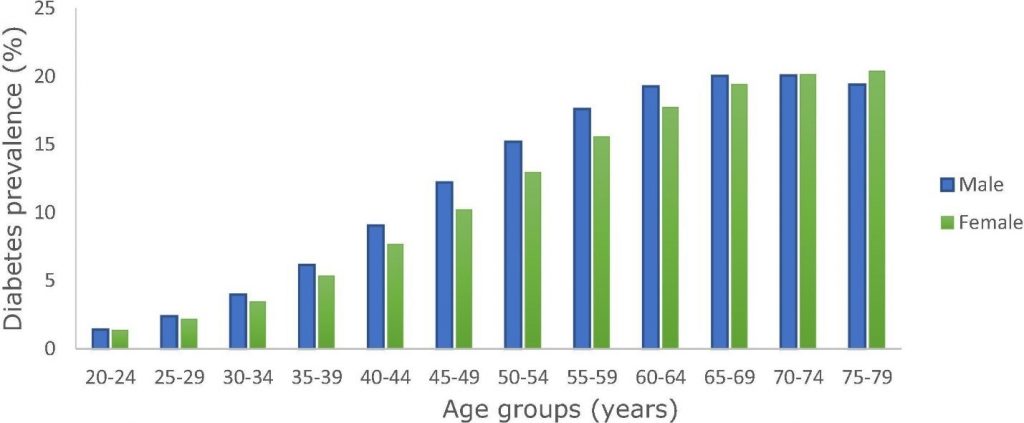
2019년 전 세계 여성의 당뇨병 유병률은 약 9.0%, 남성의 경우 9.6%로 추정되었습니다(그림 3).
그림 3: 2019년 전 세계 연령 및 성별에 따른 당뇨병 유병률(4).
이러한 당뇨병의 유병률 증가는 일반 인구의 기대 수명 연장, 향상된 진단 기술 및 기준(6), 그리고 비만 및 대사 증후군의 증가에 기인할 수 있습니다(7,8). 2016년 기준으로 전국적으로 4,100개 이상의 당뇨병 자가 관리 교육 및 지원(DSMES) 프로그램(약 110만 명)이 제공되었습니다(2,5).
지난 30년 동안 2형당뇨병 소아의 발병률도 증가하고 있으며, 이는 소아 비만률의 상승과 유사한 양상을 보이고 있습니다(9,10). 당뇨병 진단을 받은 약 3,420만 명 가운데 20세 미만인 소아 및 청소년은 21만 명으로 추정되며, 이는 해당 인구의 약 0.25%를 차지합니다(2,5). SEARCH for Diabetes in Youth 연구에서 얻은 데이터에 따르면, 2014-2015년 사이에 청소년층의 진단된 당뇨병 연간 발병률은 1형 당뇨병 약 18,200명, 2형 당뇨병 약 5,800명 같이 추정되었습니다(2). 미국의 NHANES(National Health and Nutrition Examination Surveys)에 따르면, 2015-2016년 2세부터 19세까지의 청소년층의 비만 유병률은 18.5%로 나타났습니다. 1999-2000년부터 2015-2016년까지 성인과 청소년 모두에서 비만의 증가 추세가 뚜렷하게 나타났습니다. 그러나 2013-2014년과 2015-2016년 사이의 유병률 변화는 성인이나 청소년 어느 쪽에서도 유의미하지 않았습니다. 전반적으로 청소년(12-19세, 20.6%)과 학령기(6-11세, 18.4%)의 비만 유병률은 미취학 아동(2-5세, 13.9%)보다 높았다(11). 연구에 따르면 비만과 당뇨병 사이에 강한 상관관계가 있으며, 특히 비만 아동의 25%가 포도당 내성이 저하되어 있으며, 비만 아동 중 1-2%는 2형당뇨병을 앓게 됩니다. 따라서 소아 인구에서 당뇨병의 신규 발병 사례 중 약 45%가 2형당뇨병에 해당하며, 현재 미국에서 20세 미만의 청소년 2백만 명이 포도당 내성을 가지고 있다는 것은 놀라운 일이 아닙니다(5).
2015년, 당뇨병은 미국에서 일곱 번째 주요한 사망 원인이었습니다(5). 당뇨병 환자의 전반적인 사망 위험은 당뇨병이 없는 사람의 거의 두 배입니다(5). 당뇨병성 합병증은 대혈관 (예: 관상동맥 질환 및 말초 혈관 질환)과 미세혈관 (예: 망막병증, 신장병증 및 신경병증) 모두에 영향을 미치며(3), 이는 사망률에 상당한 영향을 줍니다. 2016년, 미국 18세 이상 성인 중 당뇨병이 진단된 상태로 퇴원한 병원 환자가 총 780만 명(당뇨병 환자 1,000명당 339.0명)으로 보고되었습니다. 이 중에는 주요 심혈관 질환으로 인한 170만 명 (당뇨병 환자 1,000명당 75.3 명) 및 당뇨병케톤산증 16.8만 건이 포함되었습니다(5). 게다가, 당뇨는 13만 건의 절단 수술(5), 11.7%의 새롭게 발생한 실명blindness) 사례(2), 그리고 매년 50만 건 이상의 입원 치료를 유발하고 있습니다.
이러한 합병증으로 인해 당뇨병은 2017년 연간 3,270억 달러 (직접 의료비 2,370억 달러, 간접 의료비 900억 달러 포함)에 달하는 고가의 질병이 되었습니다. 또한 의료 비용 10달러 중 1달러가 당뇨병 또는 그 합병증으로 인해 지출되는 것으로 추정됩니다. 2017년 당뇨병은 미국에서 일곱 번째 주요 사망 원인이었습니다. 이 결과는 당뇨병이 주요 사망 원인으로 명시된 83,564명의 사망증명서를 기반으로 하였습니다 (인구 10만 명당 25.7명의 비율로 발생)(2).
선별검사 및 진단:
2018년 미국당뇨병학회(ADA)는 과체중 또는 비만인 모든 성인에게 (BMI ≥25 kg/m2 또는 ≥23 kg/m2), 그리고 아래에서 하나 이상의 추가적인 위험 요인이 있는 경우 당뇨병 검사를 권고하였습니다(12):
- 신체 활동 부족
- 당뇨병 가족력
- 고위험 인종 집단 구성원 (예: 아프리카계 미국인, 라틴계, 아메리카 원주민, 아시아인 또는 태평양 섬 주민)
- 고혈압 (≥140/90 mmHg)
- HDL <35 mg/dl 또는 중성지방 >250 mg/dl
- 심혈관 질환의 병력
- 45세 이상
- 다낭성 난소 증후군을 가진 여성
검사 요건이 충족되면, 다음 중 하나에 해당하는 경우 당뇨병 진단을 내릴 수 있습니다(13,14):
- 당화혈색소 6.5% 이상
- 공복 혈당 126 mg/dL 이상
- 경구 포도당 내성 검사(OGTT) 중 2시간 혈장 포도당 ≥ 200mg/dl
- 고혈당의 전형적인 증상 및 무작위 혈당 200 mg/dl 이상
대부분의 경우, 진단이 임상적으로 명확하지 않다면 잠재적인 검사 오류배제 위한 반복 검사를 통해 진단을 확인해야 합니다. (13,14):
경우에 따라, 혈당 수치가 정상 범위 초과하지만 당뇨병 진단 기준에는 미치지 못하는 환자에게 “당뇨병전단계(prediabetes)” 진단을 내릴 수 있습니다. 이는 환자가 당뇨병을 갖고 있다는 것을 의미하지 않지만, 당뇨병 및 심혈관 질환 위험이 증가했음을 나타냅니다.
당뇨병전단계의 진단은 다음과 같은 결과를 보이는 개인에게 내려질 수 있습니다:
- 당화혈색소 5.7-6.4% 사이인 경우
- 공복 혈당이 100 – 125 mg/dl 사이인 경우
- 2시간 경과 후 혈당이 140 – 199 mg/dl 사이인 경우
당뇨병전단계와 당뇨병의 진단 및 치료에 대한 더 많은 정보는 미국당뇨병학회 웹사이트(professional.diabetes.org)에서 확인하실 수 있습니다.
당뇨병콩팥병 (당뇨병신장병증)
유병률 및 선별 검사:
당뇨병콩팥병(DKD), 또는 당뇨병신병증(DN)은 당뇨병에 의해 유발된 신장의 미세혈관 합병증으로 정의되며, 다른 신장질환 없이 알부민뇨와 콩팥 기능의 점진적인 상실을 특징으로 합니다(15). 당뇨병은 전 세계적으로 만성콩팥병의 주요 원인으로, 미국에서는 약 35-50%의 사례를 차지합니다(16). DKD는 1형당뇨병 환자의 약 30%와 2형당뇨병 환자의 40%에서 발생하며, 말기신장병의 단일 주요 원인입니다 (그림 4)(17).
그림 4. *조정된 ESRD 발병률(백만명/년당)의 추이. ESRD 주요 원인에 따름, 미국 인구,1996-2014. *연령, 성별 및 인종에 따라 조정. 표준 인구는 2011년 미국 인구. 약어: ESRD(end-stage renal disease, 말기콩팥병).
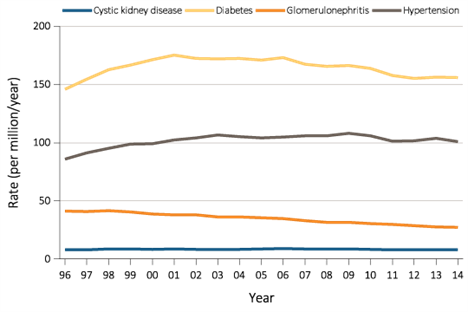
그러나 미국신장환자등록시스템(USRDS)의 최신 보고서(18)에 따르면, 당뇨병을 ESRD의 주요 원인으로 나타내는 CMS(Centers for Medicare and Medicaid Services) 2728의 데이터는 ESRD 환자 중 당뇨병을 가지고 있지만, 당뇨병이 ESRD의 주요 원인이 아닌 환자들을 나타낼 수 있다고 제안하고 있습니다. 이는 생검으로 확인된 당뇨병 신장병증에 대한 보고와 유사하지만, 생검을 받는 환자에서 선택 편향이 있을 가능성이 있습니다(19). 또한, 정확성을 개선하고 과학적 발전에 발맞추기 위해 CMS 2728 양식에 나열된 ESRD의 원인 분류를 재조정할 필요가 있을 수 있습니다(20).
DKD의 선별 검사는 알부민뇨 측정을 통해 이루어지며, 연구에서 단백뇨가 콩팥 손상 및 환자 생존의 강력한 예측 지표임을 보여주고 있습니다(21–23).
미국당뇨병학회(ADA)의 가이드라인은 1형당뇨병이 5년 이상 지속된 환자, 2형당뇨병 환자, 그리고 고혈압이 동반된 모든 환자에 대해 적어도 1년에 한 번 이상의 주기로 알부민뇨(예: 혈뇨 알부민-크레아티닌 비율)와 추정사구체여과율을 평가하도록 권장하고 있습니다(24). 고위험군을 대상으로 한 무료 검사는 미국 국립신장재단(National Kidney Foundation, NKF)의 “Kidney Early Evaluation Program (KEEP)”를 통해 제공됩니다. KEEP에 대한 자세한 정보는 www.kidney.org에서 확인할 수 있습니다.
알부민뇨를 평가하는 일반적인 세 가지 방법은 다음과 같습니다:
(1) 24시간 소변 수집; (2) 시간별 소변 수집 (예: 4시간 또는 10시간간격); 또는 (3) 무작위 소변 수집에서의 알부민뇨-크레아티닌 비율 측정입니다. 이 중 마지막 방법이 가장 편리하고 비용 효율적이므로 선호됩니다(1).
소변 검체를 수집하고 평가한 후, 결과는 미세알부민뇨(알부민-크레아티닌 비율이 30에서 299 ug/mg 사이) 또는 거대알부민뇨(알부민-크레아티닌 비율 ≥ 300 ug/mg)로 분류될 수 있습니다. 일시적 알부민뇨를 배제하기 위해(26) 다음 3~6개월 동안 추가로 두 개의 검체 수집하여 분류를 확인해야 합니다(24,25).
The Joint Committee on Diabetic Nephropathy는 추정사구체여과율(eGFR) 및 만성콩팥병(CKD)과 같은 핵심 개념의 광범위한 사용에 따라 당뇨성 신장병의 분류(당뇨성 신장병 분류 2014)를 개정했습니다. 분류를 개정하는 과정에서 위원회는 이번 개정과 관련하여 일본 보건복지부(Ministry of Health, Labor and Welfare of Japan) 당뇨병성신장병증 연구 그룹이 수행한 연구 보고서를 신중하게 평가했습니다.
분류의 주요 개정 사항은 다음과 같습니다:
(i) 분류에서 GFR이 eGFR로 대체되었습니다.
(ii) 3기(명백한 신장병증, overt nephropathy)의 A 및 B 하위 분류가 재통합되었습니다(표 1).
(iii) 4기(콩팥 기능상실)는 알부민뇨의 정도에 관계없이 GFR이 30 mL/min/1.73 m2 미만으로 재정의되었습니다.
(iv) 당뇨병신장병증과 비당뇨병신장병증의 감별 진단이 당뇨병신장병증의 모든 단계에서 중요하게 강조되었습니다.
그림 5: 당뇨병에서 다양한 검사 방법에 따른 소변 알부민 수치와 CKD의 단계. ACR(알부민-크레아티닌 비율); CKD(만성콩팥병)(27).
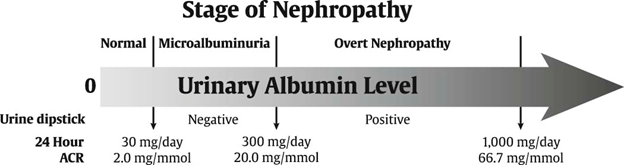
표 1. 당뇨병신병증 분류(28).
| Stage | Urinary albumin (mg/g Cr) or urinary protein (g/g Cr) | GFR (eGFR) (mL/min/1.73 m2) |
| Stage 1 (prenephropathy) | Normoalbuminuria (<30) | ≥30‡ |
| Stage 2 (incipient nephropathy) | Microalbuminuria (30–299)§ | ≥30 |
| Stage 3 (overt nephropathy)
(Subdivision A and B integrated) |
Macroalbuminuria (≥300) or
persistent proteinuria (≥0.5) |
≥30¶ |
| Stage 4 (kidney failure) | Any albuminuria/proteinuria status†† | <30 |
| Stage 5 (dialysis therapy) | Any status on continued dialysis therapy |
- †당뇨병신병증은 항상 한 단계에서 다음 단계로 진행되지 않을 수 있습니다.
- ‡ 60 mL/min/1.73 m2 미만의 사구체여과율(GFR)은 만성콩팥병의 진단과 일치하지만, GFR이 60 mL/min/1.73 m2 미만인 환자에서는 당뇨병신병증 이외의 기저 원인이 관여할 수 있으므로 당뇨병신병증과 다른 잠재적인 비당뇨병신병증 간의 감별 진단이 필요할 수 있습니다.
- §미세알부민뇨를 가진 환자는 당뇨병성신장병증의 초기 진단 기준에 따른 감별 진단 후 신장병증 초기 단계로 진단되어야 합니다.
- ¶ 거대알부민뇨를 가진 환자들은 사구체여과율(GFR)이 60 mL/min/1.73 m2 미만으로 감소함에 따라 콩팥 문제가 증가하는 것으로 나타났으므로 주의가 필요합니다(예: 추정사구체여과율[eGFR]이 기준 값의 절반이 되는 것, 투석이 필요한 경우).
- †† 30 mL/min/1.73 m2 미만의 사구체여과율(GFR)을 가진 모든 환자는 알부민뇨/단백질 수치와 상관없이 콩팥병으로 분류됩니다. 그러나 정상 알부민뇨 및 미세알부민뇨를 가진 환자들에서는 당뇨병신병증과 다른 잠재적인 비당뇨병신병증 간의 감별 진단이 필요합니다.
비록 거대알부민뇨가 중증 신병증과 더 밀접한 관련이 있지만, 미세알부민뇨도 신장 손상의 중요한 표지자이자 심혈관 사건의 예측 지표입니다(25).
많은 2형당뇨병 환자와 미세알부민뇨 환자들이 거대알부민뇨나 신부전으로 진행되기 전에 심혈관으로 사망하게 됩니다(29). 미세알부민뇨와 지질 이상, 내피 기능 장애, 말초 혈관 질환, 그리고 혈전 형성과 심혈관 위험 간의 연관성이 관찰되었습니다(26). 따라서, 신기능 장애 외에도 미세알부민뇨는 전신 혈관 기능 장애와 내피 손상의 지표입니다(26).
당뇨병콩팥병의 병리생리학
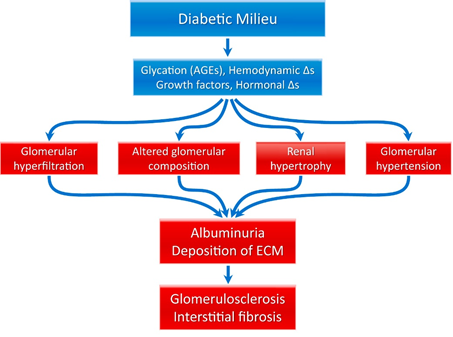
당뇨병콩팥병의 병리생리학은 복잡하고 다양한 요인에 의해 발생합니다. 두 가지 주요 기전이 제안되었는데, 둘 다 고혈당에 의해 시작됩니다(그림 3 참조). 첫 번째 기전은 고혈당이 단백질 당화(glycosylation)를 유발하고, 이는 다시 사구체 비대를 일으켜 결국 경화증(sclerosis)으로 이어진다는 것입니다. 두 번째 기전은 고혈당이 혈관확장을 유발하고, 그 후에 과여과(hyperfiltration), 비정상적인 안지오텐신 II 반응, 비정상적인 엔도텔린/아산화질소(NO) 반응, 성장 호르몬 분비 증가, 고인슐린혈증 그리고 경화증이 나타난다는 것입니다(30–32). 이러한 과정들은 활성산소종(reactive oxygen species)과 염증 매개체의 분비를 촉진합니다. 이러한 변화들은 총체적으로 사구체 과여과, 사구체 고혈압, 콩팥 비대, 그리고 사구체의 구조 변화로 이어지며, 임상적으로 알부민뇨와 고혈압으로 나타납니다. 병리학적으로 콩팥은 여러 변화가 일어나는데, 이 중에는 메산지움(mesangium)에 대한 세포외기질의 침착, 사구체 기저막의 두꺼워짐, 증식성 변화 및 세뇨관 위축 등이 포함되며, 결국에는 사이질섬유화 및 사구체경화증(많은 콩팥 질환의 최종 공통 경로)을 초래하게 됩니다. 이 과정을 묘사한 도식은 그림 6에 나와 있습니다.
그림 6 당뇨병콩팥병의 병리생리학(33). 약어: AGE, advanced glycation end product(최종당화산물); ECM, extracellular matrix(세포외 기질); ∆s, changes(차이).
병리학적 분류:
2010년, Tervaert et al.은 the Renal Pathology Society의 연구위원회에 의뢰를 받아 사구체 병변의 심각성을 기반으로 한 당뇨병콩팥병(DKD)의 병리학적 분류 시스템을 제안하였습니다(33). 이 분류 시스템에 따르면, 사구체 생검은 4가지 분류 중 하나로 나눠집니다. 여기서 Class 1은 경증 신장병, 4등급은 중증 신장병을 의미합니다.
- Class I: 사구체 기저막(GBM) 비대: 여성에서 395nm를 초과하고, 남성에서는 430nm를 초과하는 단독 GBM 비대로, 광학 현미경으로 관찰되는 변화는 경미하고 비특이적이어서 Class II~IV의 기준을 충족하지 않음.
- Class IIa: 경증(mild) 메산지움 확장: 사구체가 경미한 메산지움 확장으로 분류되나(관찰된 메산지움의 25%이상이 모세혈관 내강 면적보다 작은 면적을 차지), 결절성 경화증(Kimmelstiel-Wilson 병변)이나 전반적인 사구체경화증이 사구체의 50% 이상에서 나타나지 않음.
- Class IIb: 중증(severe) 메산지움 확장: 사구체가 중증 메산지움 확장으로 분류되며(관찰된 메산지움의 25% 이상이 모세혈관 내강 면적보다 큰 면적을 차지), 결절성 경화증이 없고, 생검결과가 Class III 또는 IV 기준에 해당하지 않음.
- Class III: 결절성 경화증(Kimmelstiel–Wilson 병변): 최소 한 개의 사구체에서 메산지움 기질의 결절성 증가(Kimmelstiel–Wilson)가 나타나지만, Class IV에서 설명된 변화는 없음.
- Class IV: 진행된(advanced) 당뇨병 사구체경화증: 전체 사구체 경화증이 50% 이상 관찰되며, 이 경화증이 당뇨병신장병증과 관련된 것이라는 임상적 또는 병리학적 증거와 Class I-III 병변이 함께 나타남.
제안된 분류 체계는 당뇨병신병증의 복잡한 경로에 대한 새로운 통찰력을 제공할 수 있을 것으로 예상됩니다. 그러나 이 연구에서는 임상적 결과를 평가하지 않았는데, 연구자들은 명확하게 정의된 임상 종점을 갖춘 별도의 전향적 연구에서 검증 작업이 이루어져야 한다고 판단했기 때문입니다(25,33).
치료:
당뇨병콩팥병(DKD)의 최적 치료법은 계속 발전하고 있습니다. ADA (미국당뇨병학회) 및 NKF-KDOQI의 지침은 당뇨병콩팥병의 진행을 감소시키기 위해 혈당 및 혈압을 엄격하게 관리하고, 레닌-안지오텐신 시스템 억제의 이점을 강조합니다. 최근 연구에서는 고강도의 혈당 관리가 DKD 진행의 위험을 줄이거나 임상 결과를 향상시키지 못했으며, 오히려 저혈당의 위험을 증가시켰다는 것이 밝혀졌습니다(28). ADA는 나이, 동반 질환 및 기대 수명에 기반한 개별화된 혈당 관리 목표를 권장합니다(34). 현재 KDOQI와 KDIGO 임상진료지침은 동반 질환, 기대 수명이 제한된 환자 및 저혈당 위험이 있는 환자(특히 투석을 받는 말기 CKD 환자 포함)의 경우 HbA1c 목표를 7% 이상으로 높일 것을 권장합니다(25). 고혈압 관리에 대한 ‘성인 고혈압의 예방, 발견, 평가 및 관리 지침’은 수축기 혈압이 130 mmHg 이상 또는 이완기 혈압이 80 mmHg 이상일 때 약물 치료를 시작하는 것을 권장합니다. 권장된 혈압 목표는 당뇨병 여부와 관계없이 CKD 환자에게 동일하게 적용됩니다(25). DKD 환자의 약물 치료는 ACE 억제제 또는 ARB를 단독으로 또는 다른 혈압 약물과 병용하는 것을 포함해야 합니다(25). DKD 치료에 대한 현재의 치료 접근법에도 불구하고, 신규 치료 옵션은 사구체 과여과, 염증 및 섬유화를 표적으로 하는 기전에 초점을 맞추고 있으며, 이는 향후 이 질환의 치료 방법을 변화시킬 수 있습니다(36). 이 인구에서 심혈관계 질환으로 인한 사망률이 높기 때문에 이상지질혈증과 같은 심혈관 질환의 다른 위험 요소를 관리하는 것도 매우 중요합니다(25,34). 당뇨병신병증의 진단 및 치료에 대한 자세한 정보는 미국당뇨병학회(ADA) 웹사이트(professional.diabetes.org) 또는 미국국립신장학재단(National Kidney Foundation) 웹사이트(www.kidney.org)에서 찾을 수 있습니다.
참고문헌
- Trujillo J, Haines S. Diabetes Mellitus. In: DiPiro JT, Yee GC, Posey LM, Haines ST, Nolin TD, Ellingrod V, eds. Pharmacotherapy: A Pathophysiologic Approach, 11e. McGraw-Hill Education; 2020. Available from: http://accesspharmacy.mhmedical.com/content.aspx?aid=1166578968.
- Centre for Disease Control and Prevention. National Diabetes Statistics Report, 2020.Natl Diabetes Stat Rep. Published online 2020:2. Available from: https://www.cdc.gov/diabetes/pdfs/data/statistics/national-diabetes-statistics-report.pdf.
- Funk JL. Disorders of the Endocrine Pancreas. In: Hammer GD, McPhee SJ, eds.Pathophysiology of Disease: An Introduction to Clinical Medicine, 8e. McGraw-Hill Education; 2019. Available from: http://accessmedicine.mhmedical.com/content.aspx?aid=1156659591.
- Saeedi P, Petersohn I, Salpea P, et al. Global and regional diabetes prevalence estimates for 2019 and projections for 2030 and 2045: Results from the International Diabetes Federation Diabetes Atlas, 9thedition. Diabetes Res Clin Pract. 2019;157. Available from: https://doi.org/10.1016/j.diabres.2019.107843.
- Centers for Disease Control and Prevention. Diabetes Report Card, 2017. Atlanta,GA. Available from: https://www.cdc.gov/diabetes/pdfs/library/diabetesreportcard2017-508.pdf.
- Menke A, Casagrande S, Geiss L, Cowie CC. Prevalence of and Trends in Diabetes Among Adults in the United States, 1988-2012.JAMA. 2015;314(10):1021-1029. Available from: https://pubmed.ncbi.nlm.nih.gov/26348752.
- Geiss LS, Pan L, Cadwell B, Gregg EW, Benjamin SM, Engelgau MM. Changes in incidence of diabetes in U.S. adults, 1997-2003.Am J Prev Med. 2006;30(5):371-377. Available from: https://pubmed.ncbi.nlm.nih.gov/16627124.
- Moore PA, Zgibor JC, Dasanayake AP. Diabetes: a growing epidemic of all ages.J Am Dent Assoc. 2003;134 Spec N:11S-15S. Available from: https://pubmed.ncbi.nlm.nih.gov/18196668.
- Reinehr T. Type 2 diabetes mellitus in children and adolescents.World J Diabetes. 2013;4(6):270-281. Available from: https://pubmed.ncbi.nlm.nih.gov/24379917.
- Alberti G, Zimmet P, Shaw J, Bloomgarden Z, Kaufman F, Silink M. Type 2 Diabetes in the Young: The Evolving Epidemic.Diabetes Care. 2004;27(7):1798 LP – 1811. Available from: http://care.diabetesjournals.org/content/27/7/1798.abstract.
- NCHS Fact Sheet, December 2017. Centers for Disease Control and Prevention. Available from: https://www.cdc.gov/nchs/about/factsheets/factsheet_nhanes.htm.
- American Diabetes Association. Standards of medical care in diabetes–2006.Diabetes Care. 2006;29 Suppl 1:S4-42. Available from: http://www.ncbi.nlm.nih.gov/pubmed/16373931.
- Pippitt K, Li M, Gurgle HE. Diabetes Mellitus: Screening and Diagnosis.Am Fam Physician. 2016;93(2):103-109. Available from: https://pubmed.ncbi.nlm.nih.gov/26926406.
- Screening for Abnormal Blood Glucose and Type 2 Diabetes Mellitus: Recommendation Statement.Am Fam Physician. 2016;93(2). Available from: https://pubmed.ncbi.nlm.nih.gov/26926415.
- Reutens AT. Epidemiology of Diabetic Kidney Disease.Med Clin North Am. 2013;97(1):1-18. Available from: http://www.sciencedirect.com/science/article/pii/S0025712512001861.
- Usrds.Chapter 1: Incidence, Prevalence, Patient Characteristics, and Treatment Modalities. Available from: https://www.usrds.org/2018/download/v2_c01_IncPrev_18_usrds.pdf.
- United States Renal Data Systems.2015 USRDS Annual Data Report: Epidemiology of Kidney Disease in the United States. National Institutes of Health, National Institute of Diabetes and Digestive and Kidney Diseases; 2015. Available from: www.usrds.org.
- United States Renal Data System. 2017 USRDS Annual Data Report: Epidemiology of Kidney Disease in the United States. National Institutes of Health, National Institute of Diabetes and Digestive and Kidney Diseases, Bethesda, MD, 2017.
- Layton JB, Hogan SL, Jennette CE, et al. Discrepancy between Medical Evidence Form 2728 and renal biopsy for glomerular diseases.Clin J Am Soc Nephrol. 2010;5(11):2046-2052. Available from: https://pubmed.ncbi.nlm.nih.gov/20688886.
- Tucker BM, Freedman BI. Need to Reclassify Etiologies of ESRD on the CMS 2728 Medical Evidence Report.Clin J Am Soc Nephrol. 2018;13(3):477 LP – 479. Available from: http://cjasn.asnjournals.org/content/13/3/477.abstract.
- Borch-Johnsen K, Andersen PK, Deckert T. The effect of proteinuria on relative mortality in type 1 (insulin-dependent) diabetes mellitus.Diabetologia. 1985;28(8):590-596. Available from: https://pubmed.ncbi.nlm.nih.gov/4054448.
- Andersen AR, Christiansen JS, Andersen JK, Kreiner S, Deckert T. Diabetic nephropathy in Type 1 (insulin-dependent) diabetes: an epidemiological study.Diabetologia. 1983;25(6):496-501. Available from: https://pubmed.ncbi.nlm.nih.gov/6363177.
- de Zeeuw D, Remuzzi G, Parving H-H, et al. Proteinuria, a target for renoprotection in patients with type 2 diabetic nephropathy: lessons from RENAAL.Kidney Int. 2004;65(6):2309-2320. Available from: https://pubmed.ncbi.nlm.nih.gov/15149345.
- Microvascular Complications and Foot Care: <em>Standards of Medical Care in Diabetes—2019</em>Diabetes Care. 2019;42(Supplement 1):S124 LP-S138. Available from: http://care.diabetesjournals.org/content/42/Supplement_1/S124.abstract.
- National Kidney Foundation. K/DOQI Clinical Practice Guideline for Diabetes and CKD: 2012 Update.Am J Kidney Dis. 2012;60(5):850-886. Available from: http://linkinghub.elsevier.com/retrieve/pii/S0272638612009572.
- Mogensen CE, Vestbo E, Poulsen PL, et al. Microalbuminuria and potential confounders. A review and some observations on variability of urinary albumin excretion.Diabetes Care. 1995;18(4):572-581. Available from: https://pubmed.ncbi.nlm.nih.gov/7497874.
- Mcfarlane P, Cherney D, Gilbert Mbbs RE. Chronic Kidney Disease in Diabetes. Published online 2018. Available from: https://doi.org/10.1016/j.jcjd.2017.11.004.
- Haneda M, Utsunomiya K, Koya D, et al. A new Classification of Diabetic Nephropathy 2014: a report from Joint Committee on Diabetic Nephropathy.J Diabetes Investig. 2015;6(2):242-246. Available from: https://pubmed.ncbi.nlm.nih.gov/25802733.
- Lewis JB, Neilson EG. Glomerular Diseases. In: Jameson JL, Fauci AS, Kasper DL, Hauser SL, Longo DL, Loscalzo J, eds.Harrison’s Principles of Internal Medicine, 20e. McGraw-Hill Education; 2018. Available from: http://accessmedicine.mhmedical.com/content.aspx?aid=1156520317.
- Epstein M, Sowers JR. Diabetes mellitus and hypertension.Hypertens (Dallas, Tex 1979). 1992;19(5):403-418.
- Sowers JR, Epstein M. Diabetes mellitus and associated hypertension, vascular disease, and nephropathy. An update.Hypertens (Dallas, Tex 1979). 1995;26(6 Pt 1):869-879.
- Nathan DM. Long-term complications of diabetes mellitus.N Engl J Med. 1993;328(23):1676-1685.
- Umanath K, Lewis JB. Update on Diabetic Nephropathy: Core Curriculum 2018.Am J Kidney Dis. 2018;71(6):884-895. Available from: https://doi.org/10.1053/j.ajkd.2017.10.026.
- Introduction: <em>Standards of Medical Care in Diabetes—2020</em>Diabetes Care. 2020;43(Supplement 1):S1 LP-S2. Available from: http://care.diabetesjournals.org/content/43/Supplement_1/S1.abstract.
- Cifu AS, Davis AM. Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults.JAMA. 2017;318(21):2132-2134. Available from: https://doi.org/10.1001/jama.2017.18706.
- Alicic RZ, Rooney MT, Tuttle KR. Diabetic kidney disease: Challenges, progress, and possibilities.Clin J Am Soc Nephrol. 2017;12(12):2032-2045.
P/N 101290-01 Rev A 3/2020
